O bypass gástrico, também conhecido como derivação gástrica em Y de Roux, é uma das técnicas mais consagradas da cirurgia bariátrica, com décadas de evidência científica demonstrando eficácia na perda de peso e no controle de doenças metabólicas.
O procedimento combina dois mecanismos principais:
Além disso, o bypass promove alterações hormonais intestinais importantes, que melhoram a saciedade, reduzem o apetite e contribuem para o controle do diabetes tipo 2.
Atualmente, o bypass gástrico é realizado preferencialmente por técnicas minimamente invasivas, como a videolaparoscopia ou a cirurgia robótica.
A cirurgia robótica, com sistemas avançados como o Robô Da Vinci, representa uma evolução da laparoscopia tradicional, permitindo:
Essa tecnologia é especialmente útil em pacientes com obesidade grave, cirurgias revisional e casos tecnicamente mais complexos.
Experiência integrada e procedimentos minimamente invasivos no Itaim Bibi.
O Bypass gástrico, ou gastroplastia em Y de Roux, é um procedimento que combina redução alimentar com absorção modificada. Nesta abordagem, o estômago é transformado em uma pequena bolsa, capaz de conter cerca de 50 ml de alimento, que se conecta diretamente ao intestino delgado, desviando uma parte importante do sistema gastrointestinal. Este desvio diminui tanto a absorção de calorias quanto de nutrientes, além de influir na produção de hormônios intestinais ligados ao apetite e à sensação de saciedade.
Em contraste, a Sleeve Gástrica, ou gastrectomia vertical, remove cerca de 70% a 80% do estômago, deixando-o mais estreito. Ao contrário do Bypass, não há mudanças no intestino delgado, preservando o caminho natural dos alimentos. Essa redução da dimensão do estômago limita o volume de alimento consumido e diminui a produção de grelina, hormônio relacionado à fome.
| Característica | Bypass Gástrico (Y de Roux) | Sleeve Gástrico |
|---|---|---|
| Mecanismo principal | Restrição alimentar + má absorção controlada | Restrição alimentar |
| Alteração do intestino | Sim | Não |
| Volume gástrico final | Pequeno reservatório (30–50 ml) | Estômago em formato tubular |
| Impacto hormonal | Elevado (GLP-1, PYY) | Redução da grelina |
| Controle do diabetes tipo 2 | Muito elevado | Moderado |
| Efeito sobre o refluxo | Geralmente melhora o refluxo | Pode piorar ou desencadear refluxo |
| Risco de deficiências nutricionais | Maior (exige suplementação rigorosa) | Menor, porém presente |
| Uso de vitaminas | Obrigatório e vitalício | Obrigatório e vitalício |
| Dumping | Pode ocorrer | Raro |
| Técnica reversível | Tecnicamente possível (raramente indicada) | Não reversível |
| Indicação em refluxo grave | Preferencial | Geralmente não indicada |
| Complexidade técnica | Maior | Menor |
A escolha entre o bypass gástrico e a sleeve gástrica deve ser feita de maneira personalizada, considerando, elementos como o índice de massa corporal (IMC), a presença de condições de saúde associadas e os hábitos alimentares.
O bypass gástrico é geralmente sugerido para pacientes com IMC acima de 40 kg/m², ou acima de 35 kg/m² quando associado a comorbidades, como diabetes tipo 2 difícil de controlar, hipertensão e refluxo gastroesofágico. Este método é especialmente eficaz no controle de distúrbios metabólicos, devido à sua habilidade em modificar a absorção de nutrientes e a produção hormonal no intestino.
Por sua vez, a sleeve gástrica é frequentemente recomendada para pacientes com IMC entre 35 e 40 kg/m², especialmente para aqueles sem refluxo gastroesofágico acentuado. É uma alternativa para quem deseja evitar as alterações intestinais do bypass, minimizando o risco de déficits nutricionais no longo prazo.
Existem algumas dúvidas que muitos pacientes têm com relação aos procedimentos, sendo elas:
A cirurgia sleeve é uma ferramenta poderosa na redução de peso, mas está longe de ser uma solução mágica. O sucesso duradouro depende do compromisso do paciente em adotar mudanças no estilo de vida, incluindo seguir uma dieta equilibrada e praticar atividade física regularmente. A cirurgia é apenas o começo de uma jornada que exige dedicação contínua.
A cirurgia bariátrica é destinada a pessoas com um Índice de Massa Corporal (IMC) acima de 40 kg/m² ou para aqueles com IMC entre 35 e 40 kg/m² que enfrentam problemas de saúde associados, como diabetes tipo 2, pressão alta ou apneia do sono. Além disso, é essencial que o paciente tenha tentado em vão métodos convencionais de perda de peso antes de considerar a cirurgia.
Passado o período de adaptação, que inclui fases de dieta líquida e pastosa, o paciente pode retornar a uma alimentação sólida. No entanto, é crucial desenvolver hábitos alimentares saudáveis, com porções reduzidas e escolhas nutritivas. A reeducação alimentar é fundamental para o sucesso a longo prazo.
Com o avanço das técnicas cirúrgicas e dos cuidados antes e após a operação, a cirurgia bypass gastrico tem riscos comparáveis a outras intervenções abdominais. Embora existam potenciais complicações, estas são raras e geralmente controláveis. Em relação ao sleeve tem potencial maior de desnutrição, dumping, hérnia interna e fístulas.
Embora a maioria dos pacientes perca peso substancial após o procedimento, é possível recuperar parte ou todo o peso caso as mudanças no estilo de vida não sejam mantidas. A cirurgia serve como um auxílio na perda de peso, mas o sucesso a longo prazo depende do compromisso contínuo do paciente com hábitos saudáveis.
Embora muitas condições, como diabetes tipo 2 e hipertensão, possam melhorar ou até entrar em remissão após a perda de peso proporcionada pela cirurgia, não há garantia de completa eliminação. O acompanhamento médico contínuo é crucial para monitorar e gerenciar essas condições.
O suporte psicológico é essencial tanto antes quanto após a cirurgia. A intervenção bariátrica envolve profundas mudanças no estilo de vida e na relação do paciente com a alimentação. Acompanhamento psicológico ajuda a lidar com as questões emocionais, prevenir distúrbios alimentares e facilitar a adaptação a novas rotinas alimentares.
A escolha do procedimento cirúrgico mais apropriado depende de uma avaliação individualizada, considerando fatores como o perfil clínico do paciente, condições de saúde presentes, hábitos alimentares e expectativas. A decisão deve ser tomada em conjunto com uma equipe médica qualificada.
Sim, existem alguns casos onde a cirurgia não pode ser executada, tais como:
Sim, o bypass gástrico pode causar déficits nutricionais comuns devido à redução da ingestão de alimentos e alterações na absorção de nutrientes, como vitaminas (vitaminas A, E e K , B9, B12, D, ácido fólico), ferro, cálcio, cobre e zinco. Essas deficiências resultam em uma variedade de sintomas, e a suplementação adequada e o acompanhamento médico e nutricional são essenciais para a prevenção e o tratamento.
A síndrome de dumping após o bypass gástrico é o esvaziamento rápido do estômago para o intestino delgado, causando sintomas gastrointestinais ou vasomotores. Ela pode ser precoce (10-30 minutos após a refeição) ou tardia (1-3 horas após a refeição). O tratamento envolve mudanças na dieta, como refeições menores e mais frequentes, evitando açúcar e carboidratos simples.
Pacientes com IMC entre 30 e 35 passam a ser elegíveis à cirurgia se tiverem diabetes tipo 2, doença cardiovascular grave com lesão em órgão alvo, doença renal crônica precoce em decorrência do diabetes tipo 2, apneia do sono grave, doença gordurosa hepática não alcoólica com fibrose, afecções com indicação de transplante, refluxo gastroesofágico com indicação cirúrgica ou osteoartrose grave.
A incidência de colelitíase (pedra na vesícula) em pacientes após a cirurgia bariátrica varia, mas estudos indicam que pode afetar entre 25% e 40% dos pacientes que experimentam perda de peso significativa. O risco é maior no primeiro ano após a cirurgia e está relacionado à rápida perda de peso, que causa a saturação da bile.
A hérnia interna do bypass gástrico é uma complicação rara, mas grave, onde uma parte do intestino delgado se move para um espaço criado durante a cirurgia, podendo causar obstrução intestinal. Ela geralmente ocorre após a perda de peso, quando os espaços na cirurgia que antes eram preenchidos por gordura se tornam vãos. Sintomas como dor abdominal súbita e intensa, náuseas, vômitos e inchaço exigem atendimento médico imediato, pois a condição pode levar a complicações sérias como isquemia e necrose intestinal.
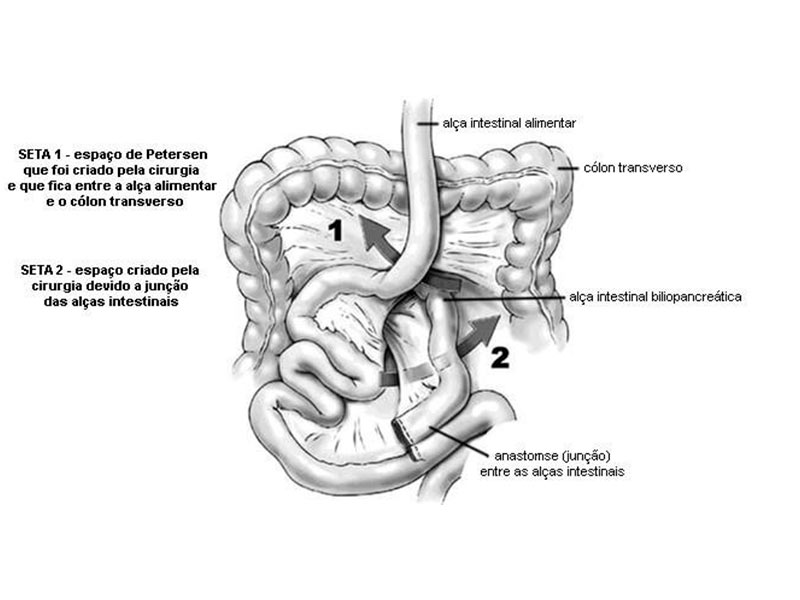
Existem alguns riscos e complicações após a cirurgia, no entanto, estas podem ser prevenidas através do acompanhamento médico periódico e a partir das orientações pós-cirúrgica.
Sim, a reversão do bypass gástrico é tecnicamente possível, mas é um procedimento raro que só é realizado em casos específicos de complicações graves, como desnutrição severa, síndrome de dumping ou perda de peso excessiva. Por ser complexa e envolver a reconexão do intestino, essa reversão deve ser feita somente após cuidadosa avaliação médica e com o apoio da equipe multidisciplinar.
Experiência multidisciplinar e técnicas minimamente invasivas em São Paulo.
Agende sua consulta!